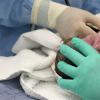
Что такое амниоцентез. Амниоцентез при беременности, что это
Амниоцентез - это процедура, при которой делается пункция прозрачной и гладкой амниотической оболочки, для получения образца околоплодных вод (амниотической жидкости), которая окружает ребенка в утробе матери. Эта жидкость содержит клетки развивающегося плода. Амниоцентез проводится для лабораторных исследований, амниоредукций или введения лекарственных средств в амниотическую полость.
Данную процедуру можно выполнять на первом, втором и третьем триместрах беременности. Ранний амниоцентез выполняется в первом триместре беременности, до 15-й недели, а поздний - после 15-й недели беременности, когда хориона и амниотической мембраны сливаются.
Амниоцентез чаще всего используется для обнаружения генетических аномалий, он может помочь диагностировать или исключить многие возможные врожденные дефекты. Результаты могут также показать пол ребенка, оценить зрелость легких (если все сделано близко к сроку родов), обнаружить инфекции в амниотических жидкостях или другие осложнения беременности.
Чаще всего он используется, чтобы определить общие генетические дефекты (например, синдром Дауна (трисомия по 21-й хромосоме - одна из форм геномной патологии, при которой чаще всего кариотип представлен 47 хромосомами вместо положенных 46, вызывает умственную отсталость, врожденные пороки сердца и физические характеристики – например, такие, как кожные складки вокруг глаз), который он обнаруживает или исключает, и дефекты нервной трубки (например, расщелина позвоночника и гидроцефалию - водянка головного мозга, избыточное скопление цереброспинальной жидкости в желудочковой системе головного мозга). Дети, рожденные с расщелиной позвоночника, имеют кость, не закрытую должным образом. Серьезные осложнения расщелины позвоночника могут включать также паралич ног, болезни мочевого пузыря и почек, умственную отсталость.
Если беременность осложняется таким состоянием, как RH-несовместимость (несовместимость резус-фактора матери или отца и их ребенка), врач может использовать амниоцентез, чтобы узнать, достаточно ли развиты легкие ребенка.
Иногда для обнаружения многих генетических аномалий используется биопсия хориона (CVS, или биопсия ворсин хориона – процедура, позволяющая с помощью ультразвука проверить ребенка на заболевания. Делают ее в течение первого триместра беременности, между 11 и 14 неделями. В ходе исследования на анализ берется маленький образец ворсин хориона, то есть, крошечных пальцеобразных наростов в плаценте. Поскольку обычно генетический материал в ворсинах такой же, как и у развивающегося ребенка, ворсины можно использовать для генетических исследований), Однако биопсия хориона не обнаруживает дефекты нервной трубки. Вместо клеток плода, она проверяет плацентарные клетки, которые генетически идентичны c клетками плода. Поскольку CVS может быть сделана в начале беременности и поскольку результаты доступны в течение 48 часов, она может быть предпочтительной для женщин, которым необходим быстрый ответ о качестве здоровья их ребенка. CVS, в отличие от амниоцентеза, связана с повышенным риском выкидыша и может увеличить риск деформаций конечностей.
Каковы риски амниоцентеза?
У одной из каждых 200-400 женщин в результате амниоцентеза происходит выкидыш, хотя недавние исследования показывают, что скорость появления выкидыша может быть равна 1 к 1000 (0,1%). Амниоцентез, сделанный в течение первого триместра, дает больший риск выкидыша, чем амниоцентез, сделанный после 15-й недели. У одной из каждых 1000 женщин после амниоцентеза развивается инфекция матки.
Как подготовиться к амниоцентезу?
Амниоцентез используется строго для диагностики проблем во время беременности, но не является способом лечения и избавления от этих проблем. Поэтому беременная женщина, прежде чем ей будет сделан этот тест, должна подумать, как можно правильно использовать информацию, полученную в результате его проведения. Некоторые врожденные дефекты несовместимы с жизнью, другие легко исправимы, третьи - где-то посередине от того и другого. У женщин возникает много вопросов на эту тему. Должна ли женщина позволить прервать ее беременность, если у ребенка обнаружен очень серьезный дефект развития? Будет ли она знать результаты (а это может занять до двух или трех недель) достаточно рано, чтобы рассмотреть вопрос о возможном прерывании беременности? Женщина должна взвесить все преимущества и риски.
Если женщина ни при каких условиях не прекратит беременность, то не проведение теста может вызвать, к примеру, больше беспокойства, чем нужно. С другой стороны, если женщина своевременно знает, что ребенок имеет серьезные проблемы со здоровьем, амниоцентез может позволить ей гораздо лучше подготовиться к родам. Одно из исследований матерей, которые продолжили беременность, показало, что матери, узнав, что у их детей - синдром Дауна, намного лучше с этим справились, чем женщины, которые обнаружили только при рождении ребенка, что их ребенок серьезно болен.
Если женщина решила пройти процедуру амниоцентеза, врач должен дать ей подробные инструкции о том, как к этой процедуре подготовиться.
Как проходит процедура амниоцентеза?
 Амниоцентез делается в специальном помещении, с местной анестезией или без нее. Если используется местная анестезия, то женщина может чувствовать жжение в течение нескольких секунд. Также она может чувствовать небольшую боль или спазмы, когда врач вводит иглу, и давление в нижней части живота, когда околоплодная жидкость взята. Некоторые женщины свидетельствуют об отсутствии боли или дискомфорта, но большинство врачей рекомендуют после процедуры несколько часов отдыха.
Амниоцентез делается в специальном помещении, с местной анестезией или без нее. Если используется местная анестезия, то женщина может чувствовать жжение в течение нескольких секунд. Также она может чувствовать небольшую боль или спазмы, когда врач вводит иглу, и давление в нижней части живота, когда околоплодная жидкость взята. Некоторые женщины свидетельствуют об отсутствии боли или дискомфорта, но большинство врачей рекомендуют после процедуры несколько часов отдыха.
Процедура обычно занимает всего несколько минут, в течение которых женщина должна лежать неподвижно. Врач находит плод с помощью ультразвука. Прежде всего, УЗИ делается для точного определения положения плода и плаценты. Это позволяет врачу определить самое безопасное место, куда нужно вставить иглу. Руководствуясь УЗИ, врач тщательно вставляет полую иглу через живот в амниотическую полость и вытягивает приблизительно четыре чайные ложки амниотической жидкости, содержащей клетки плода, которые техник проверит в лаборатории. Ребенок быстро заполняет собой любое количество жидкости, которая теряется. Когда процедура сделана, снова делается УЗИ, чтобы убедиться, что сердцебиение плода осталось нормальным.
Во время амниоцентеза женщина должна получить несенсибилизированную эмульсию RH-иммуноглобулина, если она является резус-отрицательной пациенткой.
Врачи рекомендуют роженице покой, после амниоцентеза ей следует избегать физических нагрузок (например, подъема тяжестей). Если у женщины возникли осложнения после процедуры, в том числе спастические боли в животе (непостоянные боли, внезапно возникают и нередко внезапно прекращаются, меняют местонахождение или степень тяжести), утечка жидкости, вагинальные кровотечения или признаки инфекции, ей следует немедленно обратиться к врачу.
После амниоцентеза существует на 0,25%-0,50% риск выкидыша и очень небольшой риск инфекции матки (менее 0,001%). У подготовленных женщин и под ультразвуковым контролем, выкидышей может быть меньше.
После того как фетальные клетки (стволовые клетки из плаценты) будут удалены, их выращивают в лаборатории, а затем анализируют. В 95% случаев никаких отклонений не обнаруживают. Врач должен ознакомить роженицу с результатами и, если диагностирована проблема, предоставить женщине информацию о том, как лучше ухаживать за ребенком после его рождения.
Лаборант также измерит уровень альфа-фетопротеина в амниотической жидкости. Если он высокий, ребенок может иметь дефект нервной трубки. Если низкий, причиной может быть синдром Дауна. Поскольку альфа-фетопротеин не нужно выращивать в лаборатории, эти результаты доступны сразу, хотя потенциальная проблема должна быть подтверждена и последующим генетическим анализом.
Когда назначают амниоцентез?
 Амниоцентез не является обязательной диагностической процедурой во время беременности. Анализ обычно предлагается только женщинам с повышенным риском рождения ребенка с врожденными дефектами. В том числе рожающих женщин:
Амниоцентез не является обязательной диагностической процедурой во время беременности. Анализ обычно предлагается только женщинам с повышенным риском рождения ребенка с врожденными дефектами. В том числе рожающих женщин:
Которым 35 лет и больше;
- которым был проведен скрининг-тест (например, с высоким или низким количеством альфа-фетопротеина) или результат теста, который указывает на возможный врожденный дефект или другие проблемы;
- у которых были врожденные дефекты во время предыдущих беременностей;
- у которых есть семейная история генетических нарушений.
Если ребенок действительно болен, то амниоцентез обнаружит это с точностью до 99%.
Врачи также предлагают амниоцентез женщинам с осложнениями беременности – такими, как RH-несовместимость, которые требуют досрочных тестов.
Если врожденные дефекты есть в семье роженицы, то ей необходимо пройти генетическое консультирование, прежде чем она пройдет амниоцентез - и, если возможно, прежде чем она забеременеет.
Женщина и ее партнер могут сдать определенные анализы крови, чтобы определить их шансы на рождение ребенка с врожденными дефектами.
Амниоцентез позволяет выявить такие заболевания и аномалии развития плода как:
Синдром Дауна;
- синдром Патау;
-
синдром Эдвардса;
-
спинно-мозговая грыжа или расщепление позвоночника;
- серповидно-клеточная анемия;
- анэнцефалия;
- эритробластоз;
-
муковисцидоз;
- степень созревания легких будущего ребенка;
- герпес или краснуха;
-
резус-фактор и пол ребенка.
Однако такие врожденные дефекты, как волчья пасть и заячья губа, амниоцентез не показывает.
Часто задаваемые вопросы
Если амниоцентез показал нормальные результаты, значит ли это, что я буду иметь здорового ребенка?
Положительный результат амниоцентеза показывает, что генетическая карта ребенка нормальная. Но даже с нормальным рисунком хромосом, ребенок может иметь и другие виды врожденных дефектов. Приблизительно три из каждых ста детей имеют какой-либо врожденный дефект.
Могут ли врачи вылечить выявленные дефекты после амниоцентеза?
Ученые работают над всевозможными методами и препаратами для лечения различных аномалий плода. Многие заболевания можно лечить после рождения, а некоторые могут быть исправлены в то время, когда ребенок еще находится в утробе матери, хотя этот вид хирургии все еще находится в экспериментальной стадии.
Знание о состоянии ребенка загодя позволяет родителям и врачам подготовиться к особым потребностям ребенка, даже если его состояние не четко рассматривается. Знание о том, что плод имеет генетическую проблему - такую, например, как синдром Дауна, дает женщине возможность принять меры и подготовиться к этому.
У меня есть родственник с синдромом Дауна. Должна ли я пройти амниоцентез?
Синдром Дауна возникает, когда клетки из оплодотворенного яйца делятся аномально, создавая дополнительную 21-ю хромосому. Не семейная история, а возраст матери – скорее всего, является наиболее важным фактором риска. Например, 20-летняя мать имеет 1/2000 шанс иметь ребенка с синдромом Дауна. У 45-летней риск возрастает до 1/40. Очень редко синдром Дауна наследуется, когда отец или мать имеют яйцеклетку или сперму с дефектной 21-й хромосомой.
Если женщина думает, что у ее ребенка имеется повышенный риск развития синдрома Дауна, она должна обсудить плюсы и минусы генетического тестирования с врачом.
Есть ли альтернатива амниоцентезу?
Есть целый ряд скрининговых тестов, которые могут помочь оценить риск рождения ребенка с хромосомной проблемой. Эти тесты обычно предлагаются женщинам всех возрастов и включают ультразвук в первом триместре, чтобы измерить толщину шеи ребенка (воротникового пространства), наряду с уровнем материнской сыворотки ПАП-А (белок беременности A) и другой сыворотки крови матери, которая должна содержать четыре обязательных химических вещества. Затем проводится второй ультразвук.
Эти тесты неинвазивные (без оперативного вмешательства внутрь тела), не представляют риска выкидыша или других проблем, и могут помочь точно определить 65-90% хромосомных проблем. Однако ни один из этих тестов не может подтвердить на 100%, что у ребенка есть проблемы. Чтобы поставить диагноз наверняка, врачи должны собрать клетки ребенка путем амниоцентеза или CVS.
Главным недостатком амниоцентеза является время его выполнения. Анализ обычно проводится между 16-й и 18-й неделями беременности. Если женщина решает все же прервать беременность, в этот период провести операцию довольно сложно.
Порой бывает так, что небезосновательные опасения будущей мамы за здоровье ребенка в своей утробе весьма серьезны. И тогда, если прогнозы медиков по поводу состояния вынашиваемого малыша неутешительны.
Приходится прибегать к методам диагностики, позволяющим почти с полной уверенностью утверждать или отрицать наличие у плода неизлечимых нарушений в развитии. Одной из наиболее частых практикуемых процедур с этой целью является амниоцентез.
 Именно с диагностической целью амниоцентез был впервые проведен в 1966 г.
Именно с диагностической целью амниоцентез был впервые проведен в 1966 г.
Десятилетием ранее в амниотической жидкости сумели определить клетки плода и его половую принадлежность.
До этого времени прокол плодного пузыря применялся еще в позапрошлом веке как метод лечения многоводия, а также с целью умертвления плода на позднем сроке.
Суть метода «Амниоцентез» состоит во взятии околоплодной жидкости (амниона) для определения кариотипа плода и подтверждения предполагаемых диагнозов, а именно:
- синдрома Дауна;
- синдрома Патау;
- синдрома Эдвардса;
- заболеваний, вызванных патологией развития нервной трубки плода;
- муковисцидоза;
Также амниоцентез проводится для выявления осложнений текущей беременности, в том числе, внутриутробного инфицирования, .
В некоторых случаях, когда необходимо досрочное родоразрешение, к амниоцентезу прибегают для оценки развитости легких малыша, а также для амниоредукции , для проведения дородовых лечебных мероприятий для плода.
Широкое применение инвазивные методы диагностики, в том числе амниоцентез, получили с тех пор, как в акушерской практике внедрили УЗИ-контроль.
До этой поры проколы проводили вслепую, что, разумеется, не гарантировало безопасности манипуляций с иглой для будущей мамы и малыша.
На каком сроке делают амниоцентез?
Анализ амниоцентез технически можно проводить на любом сроке беременности, однако ранний амниоцентез (до 15-ой недели) проводят редко и по особым показаниям из-за малого количества околоплодных вод на тот момент.
Амниоцентез, с целью постановки диагноза по генетическим заболеваниям плода, проводят на 16 – 24-ой неделе беременности (оптимально на 16 – 20-ой неделе), для того, чтобы у родителей была возможность принять решение о судьбе беременности.
Показания и противопоказания к проведению: делать или нет?
 Амниоцентез, как процедура, подразумевающая проникновение внутрь организма беременной женщины, и, в связи с этим, несущая определенные риски для состояния будущей роженицы и плода, должна выполняться исключительно по медицинским показаниям и в случаях, когда риск от процедуры не превышает рисков от развития постоперационных осложнений.
Амниоцентез, как процедура, подразумевающая проникновение внутрь организма беременной женщины, и, в связи с этим, несущая определенные риски для состояния будущей роженицы и плода, должна выполняться исключительно по медицинским показаниям и в случаях, когда риск от процедуры не превышает рисков от развития постоперационных осложнений.
- есть возрастные риски возникновения патологий развития плода, то есть возраст будущей мамы более 35 лет;
- показали неутешительный прогноз по развитию у плода неизлечимых врожденных заболеваний;
- родители будущего малыша могут являться носителями наследственных заболеваний или болезней, вызванных хромосомными аномалиями;
- женщина во время предыдущих беременностей вынашивала плод с пороками развития.
Кроме того, в течение беременности может возникнуть необходимость инвазивного вмешательства если:
- прокол необходим для проведения медицинских мероприятий (внутриутробной терапии, хирургии) при некоторых видах осложненной беременности (многоводие, внутриутробное инфицирование и т.п.);
- по медицинским показаниям необходимо прервать беременность на поздних сроках.
Противопоказаниями к амниоцентезу, ввиду высоких рисков последующих осложнений для состояния беременной женщины и плода являются:
- инфекционные заболевания в стадии обострения, лихорадка;
- миоматозные узлы больших размеров;
Даже если будущая мама попадает по каким-то критериям отбора в число тех, кому показано проведение амниоцентеза, ей вначале предстоит консультация врача-генетика, который в каждом индивидуальном случае оценивает необходимость прохождения процедуры, взвесив все возможные риски.
Как подготовиться к процедуре
 При наличии медицинских показаний для будущей роженицы амниоцентез может быть проведен за счет средств социального страхования, если есть такая техническая и технологическая возможность в лаборатории, обслуживающей беременных женщин по направлениям женской консультации.
При наличии медицинских показаний для будущей роженицы амниоцентез может быть проведен за счет средств социального страхования, если есть такая техническая и технологическая возможность в лаборатории, обслуживающей беременных женщин по направлениям женской консультации.
И, как перед любым операционным вмешательством, будущая мама должна будет предъявить по запросу мед. персонала результаты анализов «малого предоперационного сбора»:
- клинический анализ крови и мочи (давностью не более 1-го месяца);
- анализ группы крови с резус-принадлежностью;
- маркеры инфекционных заболеваний по крови: ВИЧ, сифилис, гепатиты B, С (давностью не более 3-х месяцев).
В некоторых учреждениях могут запросить также результаты УЗИ.
Самым сложным пунктом подготовки к прохождению амниоцентеза для женщины, по видимому, является моральная готовность. И это немаловажно. Часто от спокойствия женщины зависит благополучность прохождения процедуры и физическое состояние самой пациентки после нее.
Прочих приготовлений, как правило, не требуется. Возможно, при ранней диагностике, будущую маму попросят прийти с наполненным мочевым пузырем. При позднем амниоцентезе, напротив, перед процедурой пациентке следует опорожнить мочевой пузырь и кишечник.
Из гигиенических соображений, женщине стоит захватить с собой сменное нижнее белье, так как место прокола обильно обрабатывают антисептической жидкостью, которая, разумеется, пропитает одежду.
Мамочкам с отрицательным резус-фактором крови нужно позаботиться о том, чтобы после процедуры им была сделана инъекция антирезусного иммуноглобулина, во избежание последствий из-за резус-конфликта.
Инъекция иммуноглобулина делается только в случае, если кровь плода резус-положительная.
Непосредственно перед началом операции женщина должна будет письменно выразить свое согласие на проведение амниоцентеза, а также подтвердить то, что с возможными рисками она ознакомлена.
Как проводят процедуру
 В зависимости от правил проведения процедуры в конкретном мед. учреждении, требуется заблаговременное прибытие женщины для предоперационной подготовки: предварительного осмотра беременной женщины, проведения УЗИ для оценки ее состояния и состояния плода, отсутствия противопоказаний для проведения инвазивного вмешательства.
В зависимости от правил проведения процедуры в конкретном мед. учреждении, требуется заблаговременное прибытие женщины для предоперационной подготовки: предварительного осмотра беременной женщины, проведения УЗИ для оценки ее состояния и состояния плода, отсутствия противопоказаний для проведения инвазивного вмешательства.
Под строгим контролем ультразвукового датчика выбирают место прокола: в максимальном удалении от плода и артерий пуповины, предпочтительно, не затрагивая плаценту.
Если же внеплацентарно добыть необходимое количество материала для анализа невозможно (как в случае локализации плаценты по передней стенке матки), то для прокола плаценты выбирают участок наименьшей ее толщины.
Место предполагаемого прокола обрабатывают антисептическим средством, иногда дополнительно анестетиком местного действия. Вообще, операция считается безболезненной.
Большинство женщин, прошедших амниоцентез, подтверждают, что ощущения при манипуляциях доктора трудно назвать болезненными, скорее незначительно тянущими, а болезненность самого прокола сопоставима с ощущениями при обычной инъекции.
Прокол производят достаточно тонкой пункционной иглой, в большинстве случаев, проникая в плодный пузырь через брюшину и стенки миометрия.
Трансвагинально или трансцервикально амниоцентез, как правило, во втором триместре не проводят из-за большего процента вероятности развития послеоперационных осложнений для течения беременности.
После того, как игла попала в амниотический мешок, через ее отверстие производят забор около 20 мл. околоплодных вод, в которых содержатся клетки эмбриона. Причем, первыми 1 – 2 мл. жидкости пренебрегают, т. к. она может содержать клетки матери.
Полученный материал отправляют в лабораторию для исследования, в зависимости от целей амниоцентеза.
Если с первого раза получить нужное количество жидкости не удалось, то прокол выполняют повторно.
После изъятия иглы медики некоторое время контролируют изменения самочувствия беременной женщины и плода с помощью УЗИ. Возможно даже помещение пациентки в стационар.
Если исход операции благополучный и никаких негативных последствий от ее проведения не предвидится, женщину выписывают с выдачей больничного листа по требованию.
В течение нескольких дней после амниоцентеза будущей маме предписан щадящий режим. В случае появления любых тревожных симптомов: , неприятных ощущений в месте прокола, и т.п., необходимо обратиться к доктору незамедлительно.
Амниоцентез при многоплодной беременности
Для случая с может потребоваться как однократное, так и двукратное введение иглы через 1 прокол.
В первом случае, игла попадает в одну из амниотических полостей и, после забора жидкости из нее, иглу продвигают для прокола перегородки между полостями и забора жидкости из второго пузыря. Во втором случае доступ к плодным пузырям происходит разными иглами через многократный прокол брюшной полости женщины.
Для того, чтобы избежать повторного забора амниотической жидкости из одного и того же плодного пузыря, околоплодные воды одного из близнецов подкрашивают безопасным красителем.
Когда будут готовы результаты анализа?
 При стандартном ходе экспертизы клеток плода, результаты амниоцентеза становятся известны через 14 – 28 дней после проведения процедуры.
При стандартном ходе экспертизы клеток плода, результаты амниоцентеза становятся известны через 14 – 28 дней после проведения процедуры.
Сроки готовности зависят от метода проведения тестов и от скорости деления клеток плода.
Дело в том, что в амниотической жидкости, полученной при заборе, содержится весьма малое количество клеток плода, недостаточное для проведения полного тестирования.
Поэтому, для развернутого анализа на наличие возможных аномалий у плода требуется предварительная культивация его клеток, отобранных из околоплодной жидкости, в течение 2 – 4-х недель, чтобы получить необходимое их количество.
Если по истечении этого времени так и не удалось добиться активного деления клеток, либо материал по каким-то причинам был утрачен, то женщине предстоит повторный амниоцентез.
Если мед. учреждение, в котором женщина проходит амниоцентез, располагает лабораторией, технически оснащенной для проведения , то результаты по некоторым хромосомным патологиям – трисомиям – можно получить уже через сутки.
Проведение ускоренного исследования является более сложным, а потому и более дорогим. Его, как правило, проводят за дополнительную плату.
Где можно пройти амниоцентез
Если у будущей мамы есть возможность выбора мед. учреждения для прохождения процедуры, пусть даже за счет собственных средств, то ориентироваться следует прежде всего на отзывы своих предшественниц о профессионализме медиков, проводящих операционное вмешательство, на статистику негативных последствий, вызванных проколом и манипуляциями с иглой в этой клинике и т.д.
Для прохождения амниоцентеза в г. Москва будущие роженицы чаще всего обращаются в следующие медицинские учреждения:
В цену процедуры может входить помимо внеоперационных услуг, предоставляемых клиникой своим пациенткам, также проведение ускоренного анализа клеток «прямым» методом (FISH-тест) с выдачей предварительных результатов.
Достоверность результатов
Достоверность амниоцентеза, по утверждениям медиков, приближается к 100 %, а точнее 99,5%. Это касается тестов на те генетические отклонения, которые поставлена задача выявить.
В оставшиеся для ошибок 0,5 % входят случаи при которых происходит:
- смешение материнских клеток с клетками плода при заборе амниотической жидкости;
- имеет место мозаицизм;
- при мутации клеток в период их культивации;
- при утере клеточного материала плода после забора;
- ошибки вследствие «человеческого фактора».
Диагностировать все возможные генетические заболевания у плода, разумеется, невозможно. Анализ проводят для тех патологий, которые случаются чаще всего (по национальному признаку) и/или, которые подозревают по предварительным неинвазивным исследованиям конкретно в этом случае. Пороки негенетического характера амниоцентез не покажет.
Возможны ли осложнения?
 Амниоцентез, по сравнению с прочими инвазивными методами исследования, считают самой безопасной процедурой.
Амниоцентез, по сравнению с прочими инвазивными методами исследования, считают самой безопасной процедурой.
Вероятность развития осложнений после него составляет менее 1%, по медицинской статистике.
Конечно, плотность негативных последствий после амниоцентеза по отношению к общему количеству проведенных операций для каждого практикующего доктора зависит от его опыта, профессионализма ассистентов и качества вспомогательного оборудования.
Кроме того, риск осложнений после вмешательства зависит также и от состояния здоровья женщины, от течения беременности.
Последствиями амниоцентеза могут являться:
- подтекание околоплодных вод, (что требует помещения женщины в стационар и проведения сохранительной терапии);
- внутриутробное инфицирование женщины и плода;
- ранение плода, артерий пуповины;
- утрата плода из-за самопроизвольного прерывания беременности.
Однако не стоит забывать о том, что по статистике, вероятность самопроизвольного абортирования даже при нормально протекающей беременности составляет около 1,5 %. Поэтому, плачевный исход беременности после проведения инвазивного вмешательства может быть стечением обстоятельств и не являться следствием амниоцентеза.
Нужно ли делать амниоцентез?
Принять будущей маме решение о необходимости инвазивного обследования поможет беседа с врачом-генетиком. Его задача оценить все возможные последствия прохождения амниоцентеза или отказа от него в индивидуальном порядке для каждой мамочки, с учетом рисков по предварительным обследованиям и анамнеза женщины.
Может быть высока вероятность того, что патология, подтвержденная результатами амниоцентеза, сопровождается глубоким поражением жизненно-важных органов малыша, и тогда прогноз о продолжительности его жизни после рождения может быть неутешительным.
Однако окончательное решение пациентка должна принять самостоятельно, обсудив все «за» и «против» процедуры со своей семьей.
Основанием для семейного вердикта должны быть выводы о том, смогут ли родители должным образом заботиться о ребенке с отклонениями в развитии и любить его. А также о том, насколько ухудшится качество жизни остальных членов семьи, когда в доме появиться малыш, требующий повышенного внимания.
Можно вести длительную дискуссию о нравственной стороне амниоцентеза, однако подавляющее большинство женщин, прошедших его, не жалеют об этом и благодарны создателям процедуры за возможность узнать о состоянии своего малыша еще в утробе и принять единственное верное для себя решение.
Амниоцентез - инвазивная процедура, заключающаяся в заборе околоплодных вод с помощью пункционной иглы через переднюю брюшную стенку. Чаще всего данный метод применяется для диагностики врожденных заболеваний будущего ребенка, но может использоваться для введения лекарственных средств и уменьшения количества околоплодных вод.
Амниоцентез безопасен для организма будущего ребенка, при правильном выполнении его диагностическая польза превышает возможный вред. Данная процедура позволяет вовремя обнаружить врожденную патологию плода и решить вопрос о прерывании или пролонгировании беременности.
Показания для амниоцентеза
Амниоцентез при беременности имеет следующие показания:Диагностика врожденных заболеваний. Инвазивное исследование назначается после выявления повышенного риска во время перинатального скрининга. Амниоцентез позволяет осуществить забор околоплодной жидкости, содержащей клетки с хромосомным набором плода. После пункции с помощью современного оборудования врачи могут определить патологии генома. Амниоцентез позволяет выявить хромосомные аномалии у будущего ребенка - синдром Дауна (утроение 23 хромосомы), Патау (утроение 13 хромосомы), Эдвардса (утроение 18 хромосомы), Тернера (отсутствие одной из Х хромосомы), Клайнфельтера (удвоение Х хромосомы у мальчиков).
Контроль гемолитической болезни плода. Данное заболевание наблюдается при резус-конфликте, связанном с активацией иммунной системы будущей матери. Гемолитическая болезнь плода вызывает распад эритроцитов, необходимых для дыхания всех тканей. Амниоцентез позволяет подсчитать количество материнских антител в околоплодных водах, благодаря чему врач определяет степень тяжести заболевания.
Определение качества легочной ткани. Анализ околоплодных вод при беременности позволяет подсчитать количество сурфактанта - вещества, необходимого для дыхания атмосферным воздухом. Показаниями для данного исследования являются такие заболевания, как тяжелая преэклампсия, предлежание плаценты, хроническая почечная недостаточность.
Контроль стерильности плодных вод. Врачи назначают пункцию амниотической жидкости после перенесения матерью тяжелого заболевания бактериальной или вирусной этиологии - краснухи, сифилиса, токсоплазмоза.
Амниоредукция. Данная процедура направлена на уменьшение количества околоплодной жидкости путем ее пункции и выделения из полости матки. Амниоредукция применяется для лечения многоводия.
Фетотерапия. Амниоцентез может использоваться для введения медикаментозных средств в околоплодный пузырь.
Сроки проведения
На современном этапе развития медицины пункция околоплодных вод может проводиться в любом триместре беременности. Ранний амниоцентез назначается с 10 недели периода вынашивания. Однако у врачей могут возникнуть сложности во время его проведения, поскольку размеры матки слишком малы. Именно поэтому предпочтительно выполнение позднего забора околоплодных вод - после 15 недели беременности.Оптимальным сроком проведения амниоцентеза для диагностики врожденных заболеваний плода является период с 16 по . Проведение пункции околоплодных вод по другим целям возможно до конца периода вынашивания.
Амниоцентез: когда он необходим и безопасна ли процедура для плода
Точность амниоцентеза
Амниоцентез является инвазивной процедурой, именно поэтому он обладает высокой точностью результата при диагностике врожденных аномалий плода - около 99% . Во время процедуры производится забор клеток будущего ребенка, которые исследуются напрямую. Непосредственная диагностика значительно снижает вероятность ошибки по сравнению со скрининговыми тестами (ультразвуковым сканированием и биохимическим анализом крови матери).Чувствительность амниоцентеза может снижаться при мозаичном типе хромосомной аномалии - когда часть клеток плода имеет нормальный геномный набор. Однако такой вариант патологии является редкостью, встречается в 0,1-1% от всех врожденных заболеваний.
Специфичность диагностической процедуры при оценке созревания сурфактанта и степени гемолитической болезни также близка к 100%. При низкой концентрации возбудителей инфекции в околоплодных водах амниоцентез может давать ложноотрицательный результат.
Противопоказания
Амниоцентез нельзя проводить определенным группам беременных женщин:#1. Угроза самопроизвольного аборта. Выполнение амниоцентеза во время повышенного тонуса матки повышает вероятность неблагоприятного исхода беременности.
#2. Патологии строения матки. Врожденные аномалии, опухолевые образования органа могут вызвать затруднения во время проведения процедуры. В худшем случае амниоцентез провоцирует повреждение стенки матки.
#3. Острые воспалительные заболевания. Если в организме будущей матери имеется очаг инфекции, во время амниоцентеза существует риск заражения плода.
Риски амниоцентеза
При грамотном выполнении и при отсутствии противопоказаний амниоцентез является безопасным диагностическим исследованием.После проведения амниоцентеза у 1-2% будущих матерей существует риск в течение нескольких суток. Данное осложнение является нормальной реакцией организма женщины, оно не представляет угрозы для жизни плода. Организм женщины быстро восполняет дефицит потерянной амниотической жидкости.
Если амниоцентез проводился более 3 раз, существует вероятность отслойки околоплодных оболочек. Именно поэтому врачи должны контролировать частоту инвазивных методов исследования, не назначать их без наличия весомых показаний.
Несоблюдение техники выполнения амниоцентеза может привести к внутриутробному заражению плода. Наличие одноразовых и стерильных инструментов предупреждает данное осложнение.
При наличии резус-конфликта существует вероятность ухудшения течения заболевания на фоне амниоцентеза. Для профилактики осложнения врачи вводят будущим матерям специальные препараты, разрушающие антитела.
Неправильное выполнение процедуры может способствовать преждевременному излитию околоплодных вод и стимуляции родовой деятельности. Однако данное осложнение является редкостью, оно возникает лишь после грубого нарушения техники амниоцентеза.

Подготовка
Амниоцентез является инвазивной процедурой, имеющей определенные противопоказания и риски. Именно поэтому перед исследованием женщина проходит тщательную диагностику.За несколько дней до выполнения пункции амниотической жидкости будущая мать направляется на сдачу крови и мочи на общие анализы. Данные исследования помогают установить наличие очага инфекции в организме. Для этих же целей беременной женщине следует сдать мазок на флору из влагалища.
За день до процедуры беременной женщине показано проведение ультразвукового исследования. Оно направлено на уточнение срока беременности, а также на определение положения плаценты, количества околоплодных вод, анатомических особенностей строения и положения матки.
Подготовка к анализу включает в себя прием препаратов группы антиагрегантов в течение 5 суток до предполагаемого исследования амниотической жидкости. Они предназначены для профилактики возможного тромбообразования в месте пункции.
Если амниоцентез проводится на сроке более 20 недель беременности, будущей матери следует опорожнить мочевой пузырь непосредственно перед проведением процедуры. Если же пункция околоплодных вод назначается в более раннее время, женщине нужно выпить литр воды за час до исследования.
На консультации врач информирует будущую мать о правилах проведения амниоцентеза, необходимости его назначении, а также о возможных рисках и осложнениях. После этого женщина должна подписать согласие на взятие пункции околоплодных вод . При желании беременная может отказаться от процедуры.

Проведение
Вся процедура проводится под контролем ультразвукового сканирования. Ее может выполнять акушер-гинеколог, прошедший специальное обучение или курсы переквалификации. Врач выбирает место пункции вдали от плода, пуповины и плаценты в области кармана амниотической жидкости.Прокол осуществляется с помощью шприца оснащенного иглой. Перед пункцией живот матери обрабатывается антисептиком. Первые 5-10 миллилитров околоплодных вод сливаются, поскольку они содержат клетки матери и не пригодны для исследования.
Для исследования врач забирает около 25 миллилитров амниотической жидкости , затем вынимает иглу из передней брюшной стенки. После этого кожа живота матери подвергается повторной обработке с помощью антисептика. Беременной женщине следует оставаться в положении лежа в течение 5 минут.

Результаты
Извлеченные околоплодные воды направляются на цитологический анализ в лабораторию. Специалисты выделяют из них клетки плода, которые высаживаются на питательные среды. Данная процедура необходима для увеличения их количества.После получения достаточного количества клеток плода лаборанты проводят генетическое исследование . Оно включает в себе подсчет количества хромосом, а также определение маркеров некоторых наследственных заболеваний - муковисцидоза, серповидного дефекта эритроцитов и т.д.
Также лаборанты исследуют околоплодные воды на наличие возбудителей инфекционных заболеваний. По показаниям специалисты определяют количество сурфактанта и материнских антител к эритроцитам плода.
Исследование околоплодной жидкости занимает определенный промежуток времени, обычно для получения результатов необходимо около 7 рабочих дней . Заключение о проведении процедуры содержит информацию о поле плода, его генотипе, количестве хромосом. Также в нем указаны обнаруженные возбудители, титр материнских антител и степень зрелости легких плода.
После получения результатов будущая мать может почти со стопроцентной вероятностью знать, имеется ли врожденная хромосомная аномалия у ребенка. Если в заключении указана патология генома плода, женщина должна принять решение о сохранении или прерывании беременности.
При обнаружении материнских антител или возбудителей инфекции в околоплодных водах, дальнейшая тактика лечения обсуждается с врачом. Специалист назначает курс терапии, направленный на профилактику осложнений беременности.
Количество сурфактанта в амниотической жидкости имеет решающее значение в дальнейшем принятии решении при наличии заболеваний, являющихся противопоказанием для продления вынашивания.

Восстановление после процедуры
Амниоцентез не является серьезным вмешательством, поэтому он не требует специфического восстановления. Будущей матери рекомендуется не поднимать тяжести и не заниматься спортом в течение первых трех суток после выполнения процедуры. Также беременной женщине следует исключить половую жизнь на данный промежуток времени.Альтернативные варианты
Биопсия ворсин хориона является альтернативой амниоцентеза на ранних сроках беременности. Данную процедуру можно проводить с 9 недели периода вынашивания. Техника биопсии ворсин хориона заключается в пункции тканей плодных оболочек через влагалище или переднюю брюшную стенку. Данное исследование помогает определить генотип будущего ребенка и выявить хромосомную аномалию на ранних сроках беременности.Кордоцентез - исследование, заключающееся во взятии крови из пуповины плода с помощью пункционной иглы через переднюю брюшную стенку. Данная процедура проводится под контролем ультразвукового исследования не ранее, чем на 18 неделе беременности. Оптимальным сроком для проведения кордоцентеза является середина второго триместра. Исследование помогает выявить врожденные патологии плода, а также количество гемоглобина, тромбоцитов, билирубина и других веществ в крови будущего ребенка.
Амниоцентез при беременности – это один из широко применяемых методов в перинатальной медицине.
Это исследование, по проведению которого можно понять, чем болен будущий малыш, имеет ли он отклонения в физическом развитии или на генном уровне.
Что такое амниоцентез
Амниоцентез при – это прокол тонкой иглой брюшной стенки с целью забора околоплодных вод. Амниотическая жидкость забирается шприцом из плодного пузыря.
Данный анализ не является обязательным в период вынашивания ребёнка. Он назначается сугубо по ряду факторов для точной перепроверки диагноза, поставленного лечащим гинекологом женщины.
Согласно медицинским отзывам амниоцентез – это такое исследование, которое проводится в весьма редких случаях, так как он может нанести вред здоровью малыша и повлиять на его развитие. Данная процедура делается исключительно с согласия беременной женщины.
Амниоцентез делается на разных сроках беременности. Впервые его можно проводить после 10 недели.
В этот период оканчивается формирование многих будущих органов малыша, поэтому благодаря пункции можно получить достоверную информацию о его физическом и генном здоровье.
Врачи настаивают, чтобы амниоцентез проводился с 15 до 20 неделю. В этот период значительно снижается риск повреждения плода, количество околоплодных вод увеличивается, поэтому пункцию взять легче. Сроки проведения амниоцентеза напрямую зависят от цели.
Обратите внимание! Если процедура предназначена для диагностики генетических заболеваний, то забор осуществляется на 15 неделе, а если необходимо проверить формирование лёгких, то процедура проводится в третьем триместре.
На последних месяцах исследование делается с целью оценки состояния малыша в ситуации резус-конфликта.
Если по каким-либо медицинским причинам (зачастую это патологии плода, несовместимые с жизнью) женщине предписан , то посредством проведения амниоцентеза в мочевой пузырь вводят инъекционные абортивные препараты для прерывания беременности.
Как проводится процедура амниоцентеза
Техника выполнения амниоцентеза подразумевает под собой прокол живота.
Изначально женщине делается с целью оценки расположения плода и плаценты для того, чтобы не поранить малыша. После этого врач обрабатывает живот беременной специальными антисептическими средствами.
Затем в переднюю стенку брюшины аккуратно вводится игла со шприцом. Данный процесс постоянно контролируется врачом ультразвукового исследования. Иглой набирается около 20 – 30 миллилитров амниотической жидкости, которая потом сдаётся в лабораторию.
Процедура осуществляется без применения обезболивающих средств. В редких случаях врач назначает местную анестезию.
После взятия пункции врач при помощи УЗИ оценивает состояние плода.
Если у беременной резус-конфликт, то на протяжении 3 последующих суток ей делаются инъекции антирезусного иммуноглобулина.
Результаты анализа приходится ожидать от 2 до 3 недель.
Показания к амниоцентезу
Показаний для амниоцентеза не очень много. Данную процедуру предлагают пройти женщине, если у неё в роду имеются родственники, болеющие хромосомные заболеваниями.
Всё дело в том, что после 35 лет у женщин повышается риск появления в яичниках лишней 21 пары хромосом. Это связано с возрастными изменениями в женской репродуктивной системе. Излишняя хромосома вызывает болезнь Дауна у плода.

Также показаниями будут служить результаты ультразвукового обследования или биохимического скрининга. Если при прохождении УЗИ на 12 неделе ширина воротниковой зоны больше 3 мм (норма 2 мм) - это повод для проведения амниоцентеза.
Увеличенное пространство между шейной костью и кожей плода указывает на генетические аномалии, в частности на синдром Дауна.
Показаниями для прохождения данной процедуры являются результаты биохимического анализа крови: уровень ХГЧ (хорионический гонадотропин человека) больше 288 мЕД/мл, уровень РАРР-А (специфический белок плазмы крови) ниже 0.6 МоМ.
Противопоказания к амниоцентезу
Процедура противопоказана при:
- Повышенной температуре тела.
- Обострениях хронических недугов.
- Наличии инфекций.
- Угрозе выкидыша (тонус матки, отслойка плодного яйца).
- Выделениях с примесями крови.
- Плацентарном расположении на передней стенке матки.
- Миомах.
- Аномалиях строениях матки.
- Поражениях живота вследствие воздействия инфекции.
- Тробоцитопении (плохая свёртываемость крови).
Что показывают результаты анализа
Амниотическая жидкость содержит мелкие частички кожного покрова будущего малыша и вещества, которые позволяют провести полный анализ состояния крохи. Амниоцентез показывает не только генетические заболевания или отклонения, но и группу, резус крови плода.
По результатам анализа можно определить кариотип будущего малыша. Это набор хромосом, определяющий все особенности организма: цвет волос, глаз и кожи, формы частей тела.
По кариотипу можно рассмотреть хромосомные болезни. В норме их должно быть 46, но если анализ показывает, что их больше или меньше, то это означает, что будущий малыш родится с патологией.

Как выглядят результаты амниоцентеза по кариотипу (какие синдромы пункция показывает):
- Дауна.
- Тернера – Шершевского.
- Клайнфельтера.
- Эдвардса.
- Патау.
Синдром Дауна характеризуется кариотипом в 47 хромосом. Заболевание проявляется в замедленном развитии малыша, немного скошенном затылке, приплюснутом носике и косом разрезе глаз.
Синдром Тернера – Шершевского свидетельствует об отсутствии одной Х-хромосомы, то есть у плода их всего 45 вместо положенных 46. Данная патология проявляется в виде умственной отсталости, непропорциональном строении тела, короткой шеи и половом инфантилизме.
При синдроме Клайнфельтера количество хромосом может быть 47 и больше. Кариотип – ХХY. Патология подразумевает умственную отсталость и аномальное строение зубов, костной системы человека.

При синдроме Едвардса результат анализа показывает кариотип в 47 хромосом (лишняя в 18 паре – D18+). Патология широко распространена, как и болезнь Дауна. Появляется она в связи с возрастом родителей, а именно матери. «Зарождение» патологии происходит при нерасхождении аутсом на стадии гамет (деления).
Синдром Эдвардса характеризуется нарушениями строения лица и наличием спинномозговых грыж. Согласно медицинской статистике 90% детей с данной патологией умирает, не доживая до года.
При синдроме Патау наблюдается 47 хромосом (D13+). Патология характеризуется аномалиями черепа и лица.
Помимо генетических аномалий процедура забора околоплодных вод показывает мышечную дистрофию и серповидно-клеточную анемию. Также по результатам анализа можно увидеть наличие болезни Тея-Сакса, характеризующееся поражением центральной нервной системы и мозга плода.
Помимо неё амниоцентез показывает гемофилию – редкое наследственное заболевание, проявляющееся нарушением свёртываемости крови.
По результатам пункции видны дефекты нервной трубки у плода:
- Миеломенинголецеле (выпадение мозговых оболочек).
- Незаращение нервной трубки.
Возможные последствия процедуры
Медики изначально предупреждают беременную, что иногда амниоцентез вызывает риски для плода. После проведения процедуры может случиться самопроизвольный выкидыш. При взятии пункции можно поранить малыша иглой.
Последствием от амниоцентеза может стать повреждение мочевого пузыря или преждевременная родовая деятельность.
Редко случается хориомниотит – воспалительный процесс оболочек плода и инфицирование околоплодных вод.

Согласно отзывам женщин, кто делал амниоцентез, часто последствием становится отслойка плаценты. Данная патология не является критической при постоянном наблюдении медиков.
Другие последствия после проведения амниоцентеза при беременности согласно отзывам:
- Открытие кровотечений.
- Появление сильной боли.
- Повреждение пуповины.
- Повышение температуры тела.
Альтернатива амниоцентезу
Пункция взятия амниотической жидкости имеет хоть небольшие, но все же риски для плода. Поэтому иногда женщинам врачи рекомендуют пройти неинвазивный пренатальный тест. Это исследование проводится методом забора венозной крови.
Затем плазма помещается в специальный аппарат, который охлаждает её до нужной температуры. После этого сотрудники лаборатории выделяют ДНК плода из крови, который отправляют в амплификатор. В данном аппарате в искусственных условиях происходит размножение генного материала будущей крохи.
После этого проводится математический обсчёт ДНК малыша при помощи компьютерных программ. Данный тест показывает наличие всех генетических аномалий у крохи в утробе матери.

Расшифровать результаты анализа может только врач-генетик. Многие беременные с появлением данного исследования начали задумываться, а что лучше: амниоцентез или неинвазивный пренатальный тест?
Однозначно ответить нельзя. Всё зависит от показаний и противопоказаний.
Амниоцентез – это забор жидкости с плодного пузыря, поэтому возможность получения нежелательных последствий от данного вмешательства выше. При неинвазивном пренатальном тесте риски отсутствуют, но и точность результата не такая, как при пункции.
Амниоцентез назначается врачом, а кровь сдать можно по желанию. Многие беременные изначально делают неинвазивный пренатальный тест для перестраховки. Если по его результатам видны отклонения от нормы, то женщины проходят процедуру забора амниотической жидкости.
Заключение
Согласно отзывам амниоцентез больше полезен, чем вреден для женщин. Да, негативные последствия после его проведения имеются.
Но сделав пункцию, женщина знает о возможных пороках и патологиях своего будущего малыша и может принимать решение оставить его или прервать беременность.
Видео: Мнение эксперта: опасен ли амниоцентез при беременности — Изабелла Воскресенская
Ни для кого не секрет, что беременные женщины за весь период вынашивания ребенка проходят огромное количество всевозможных процедур, которые позволяют медикам держать под контролем здоровье матери и будущего ребенка. Амниоцентез не является исключением. Если вы пока не слышали об этой процедуре, то рекомендуем вам ознакомиться с ней в нашей сегодняшней публикации. Что такое амниоцентез, на каком сроке беременности его делают и насколько безопасной является данная процедура - расскажем далее.
Итак, начнем с того, что выясним, что собой представляет амниоцентез. Амниоцентез - исследование, в ходе которого из матки берут образец для лабораторного анализа, чтобы проверить наличие или отсутствие серьезных хромосомных отклонений.
Данный диагностический тест позволяет достоверно выявить патологию, а также определить пол будущего малыша. Итак, амниоцентез позволяет обнаружить такие отклонения у плода, как:
- и другие хромосомные аномалии;
- структурные отклонения в строении организма плода;
- наследственное нарушение обмена веществ;
- состояние легких плода и потребность в послеродовой терапии.
Как правило, амниоцентез беременным женщинам назначают в таких случаях:
- если возраст беременной превышает 35 лет;
- в семье присутствуют генетические аномалии;
- если уже рождались дети с хромосомными отклонениями;
- результаты остальных обследований неудовлетворительные.
На каком сроке делают амниоцентез беременных?
Амниоцентез беременных обычно проводят между 15 и 20 неделей беременности. Однако на 12 неделе беременности также может проводиться, если от результатов теста зависит жизнь внутриутробного плода. Отметим, что на этом сроке амниоцентез проводят в крайних случаях, поскольку только после третьего триместра вокруг ребенка скапливается достаточное количество околоплодной жидкости.
Также врач может предложить амниоцентез, если встает вопрос о проведении досрочных родов, чтобы убедиться в том, что легкие малыша готовы к самостоятельной жизни.
Нередко амниоцентез назначают для проверки на инфекцию в случае, если начинаются или происходит ранее отхождение вод.
Что касается результатов исследования, то их могут сделать буквально за час, если это преждевременные роды. Однако для всех остальных случаев результаты становятся известны через 1-2 недели после теста.
Важно отметить, что процедура амниоцентеза хоть и не особо приятна, но и не страшная. Врач вводит иглу в полость матки через брюшную стенку и задирает немного околоплодной жидкости. Клетки этой жидкости выращиваются в искусственных условиях, и по результата поведения этих клеток врачи делают заключение о состоянии плода.
Противопоказания
Что касается противопоказаний, то риск прерывания беременности после проведения амниоцентеза в первом триместре беременности составляет один процент из 100 возможных. На поздних сроках риск снижается еще больше. У некоторых женщин после этой процедуры наблюдается незначительные кровянистые выделения, поэтому до тех пор, пока они не прекратятся, лучше соблюдать постельный режим.
А вот в животе, попеременное ощущение жара и холода могут свидетельствовать о заражении инфекцией, поэтому здесь следует незамедлительно обратиться за помощью медиков.
Исходя из всего вышесказанного, можно сделать вывод, что амниоцентез - исследование, которое назначает врач. Поэтому если у вас есть какие-то сомнения по поводу ее необходимости - лучше обсудить эту проблему со своим лечащим врачом. Однако если специалист будет настаивать на амниоцентезе, то отказываться не стоит. Ведь во многих случаях, от результата теста зависит жизнь будущего малыша.
Берегите себя и будьте здоровыми!
Специально для Ира Романий